ABC ciśnienia. Jaki ciśnieniomierz wybrać? Ile wynosi prawidłowe ciśnienie? Jak mierzyć ciśnienie?
2023-03-02 08:09:09(ost. akt: 2023-06-30 09:47:41)
Tak, wiem, w niektórych sprawach lubię się powtarzać. I przykra bywam do znudzenia…! Ale rzeczywiście: na nadciśnienie tętnicze cierpi co trzeci z nas. Ta choroba nie daje jakichkolwiek objawów, a za to może prowadzić do poważnych powikłań.
Ile wynosi prawidłowe ciśnienie?
PRZECZYTAJ KONIECZNIE: 
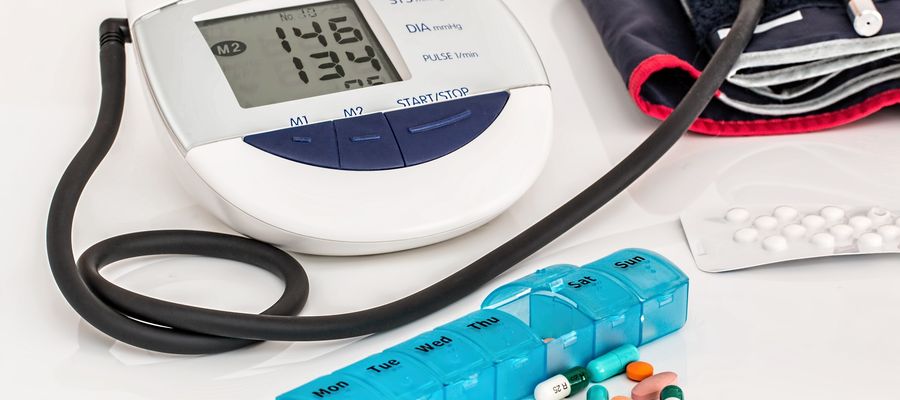
Wynik pomiaru ciśnienia daje zawsze dwie wartości: tzw. ciśnienie górne — skurczowe, i ciśnienie dolne — rozkurczowe. Optymalne dla organizmu człowieka jest ciśnienie poniżej 120/80 mmHg, ale jeśli nawet górne ciśnienie dojdzie do 129, a dolne do 84 — bez obaw. Takie wartości wciąż oznaczają prawidłowe ciśnienie tętnicze. O wysokim, choć prawidłowym ciśnieniu mówimy w przypadku, kiedy górna wartość waha się od 130 do 139 mmHg, dolna — od 85 do 89 mmHg. Kiedy jednak wartość ciśnienia górnego przekroczy 140 mmHg, a ciśnienia dolnego 90 mmHg — można mówić o nadciśnieniu. A ponieważ wiadomo, że zawsze lepiej zapobiegać, niż leczyć — już dziś warto zmienić styl życia na zdrowszy i wspomóc go technologią: dobrym ciśnieniomierzem. Bo sfigmomanometr, czyli aparat do mierzenia ciśnienia krwi, powinien znajdować się w każdej apteczce!
dr nauk med. Beata Moczulska: — Z powodu nadciśnienia tętniczego cierpią coraz młodsi
Jaki ciśnieniomierz wybrać?
Na to pytanie najkrócej można odpowiedzieć — dokładny! I tu od razu pojawia się schodek, bo jeśli ciśnieniomierz ma być dokładny — to najprecyzyjniejszy będzie ten manualny, z pompką i stetoskopem w zestawie. A taki zestaw, z całym szacunkiem — ale musimy pozostawić do obsługi profesjonalistom. Jaki zatem aparat wybrać do samokontroli ciśnienia krwi w warunkach domowych — łatwy w obsłudze, a jednocześnie na tyle dokładny, by pomógł nam natychmiast wychwycić wszelkie nieprawidłowości w pracy naszego serca?
Musi to być aparat elektroniczny, automatyczny i zwalidowany zgodnie z ustalonym protokołem, który wykorzystuje tzw. metodę oscylometryczną. Ma aż dwie zalety: po pierwsze pacjenci nie muszą być doświadczeni w odczytach swych pomiarów, a do tego nawet nie muszą samodzielnie wyczuwać własnego pulsu. Jak on działa?
Ciśnienie krwi wyczuwa się dzięki strumieniowi, który płynie pod mankietem i powoduje jego drgania. W tej metodzie pomiaru ciśnienia podstawą jest więc pulsujące falowanie tętnicy, a nie zjawiska akustyczne. Dlatego nie potrzebujemy słuchawek.
Ciśnienie krwi wyczuwa się dzięki strumieniowi, który płynie pod mankietem i powoduje jego drgania. W tej metodzie pomiaru ciśnienia podstawą jest więc pulsujące falowanie tętnicy, a nie zjawiska akustyczne. Dlatego nie potrzebujemy słuchawek.
PRZECZYTAJ KONIECZNIE: 
Takie aparaty występują w dwóch wersjach: tradycyjnej naramiennej i nadgarstkowej. Obie wersje są w pełni automatyczne — co oznacza, że po wciśnięciu przycisku do mankietu wpompowywane jest powietrze, a po kilkunastu sekundach na wyświetlaczu pokazuje się wartość ciśnienia skurczowego oraz rozkurczowego, a także tętna. 
Kiedy dziecko cierpi na ból życia…
Na rynku dostępne są też modele półautomatyczne, tylko na ramię — w tym przypadku ręcznie trzeba napełnić i następnie opróżnić mankiet powietrza. Modele te wyposażone są w gumową gruszkę, za pomocą której użytkownik samodzielnie pompuje mankiet.
Jak zatem widać — do domowego pomiaru ciśnienia tętniczego najlepiej sięgnąć po ciśnieniomierz w pełni automatyczny.
Metoda łączona — najlepsza na zaburzenia rytmu serca
Niektórzy pacjenci cierpią na zaburzenia rytmu serca. I ponieważ w ich przypadku określenie rzeczywistej wysokości ciśnienia tętniczego wciąż sprawia wiele trudności — często pojawiają się pytania o ciśnieniomierz, który łączyłby metodę oscylometryczną i tradycyjną lekarską, czyli osłuchową, znaną też jako metoda Korotkowa. Wszystko przez to, że w metodzie oscylometrycznej pomiar ciśnienia krwi zależy od płynnego przechodzenia kolejnych fal ciśnienia — nie zawsze można nią zmierzyć ciśnienie krwi u pacjentów z zaburzeniami rytmu serca, takimi jak migotanie przedsionków.
Ale jest rozwiązanie także dla takich pacjentów. Chorzy z arytmią mogą zaopatrzyć się w ciśnieniomierz łączący dwie metody pomiaru: oscylometryczną oraz osłuchową. Metoda Korotkowa jest metodą osłuchową i charakteryzuje się wysoką dokładnością — to nią posługują się lekarze. Taki ciśnieniomierz ma wbudowany mikrofon umożliwiający pomiar metodą osłuchową, ale może też automatycznie przełączać się na pomiar oscylometryczny w przypadku słabo słyszalnego tętna. Dzięki zastosowaniu podwójnej techniki pomiaru, ciśnieniomierz sam decyduje o doborze właściwej metody pomiaru.
Ale jest rozwiązanie także dla takich pacjentów. Chorzy z arytmią mogą zaopatrzyć się w ciśnieniomierz łączący dwie metody pomiaru: oscylometryczną oraz osłuchową. Metoda Korotkowa jest metodą osłuchową i charakteryzuje się wysoką dokładnością — to nią posługują się lekarze. Taki ciśnieniomierz ma wbudowany mikrofon umożliwiający pomiar metodą osłuchową, ale może też automatycznie przełączać się na pomiar oscylometryczny w przypadku słabo słyszalnego tętna. Dzięki zastosowaniu podwójnej techniki pomiaru, ciśnieniomierz sam decyduje o doborze właściwej metody pomiaru.
PRZECZYTAJ KONIECZNIE: 
Istnieją również ciśnieniomierze z tzw. technologią PAD (ang. Pulse Arrythmia Detection — wykrywanie arytmii tętna). Te aparaty, jeśli w trakcie wykonywania pomiaru ciśnienia krwi wykryją nieregularny puls, wyświetlają natychmiast odpowiedni symbol ostrzegawczy. Uzyskany rezultat może wtedy odstawać od wartości ciśnienia normalnego. Zaistniała sytuacja nie stanowi podstawy do zaniepokojenia. Ale jeśli jednak będzie miała miejsce częściej, kilka razy w tygodniu przy codziennych pomiarach ciśnienia krwi, lub też będzie pojawiała się nagle lub częściej niż poprzednio — należy poinformować lekarza.
VI Kongres Przyszłości - Przyszłość medycyny już się dzieje
Odwieczny dylemat: ciśnieniomierz nadgarstkowy czy naramienny?
Zaleca się wyłącznie aparaty naramienne, automatyczne. W wyjątkowych sytuacjach można użyć aparatów nadgarstkowych — przydatne są na przykład chorym mniej sprawnych ruchowo, takim, którzy nie mają możliwości skorzystania z czyjejś pomocy przy zakładaniu mankietu. Ze względu na małe rozmiary aparaty nadgarstkowe są bardzo poręczne i można dokonywać nimi pomiarów w miarę dyskretnie, choćby w pracy lub w podróży. Należy jednak pamiętać, że pomiar dokonany aparatem nadgarstkowym może nie odzwierciedlać rzeczywistych wartości ciśnienia. Za bardziej dokładną metodę uznaje się jednak tę, przy której pomiaru dokonuje się mankietem naramiennym.
Pytania o mankiet
To przecież bardzo ważna część całej aparatury — jaki mankiet będzie zatem najlepszy? Zbyt mały może być przyczyną błędu pomiaru.
Mankiet standardowy służy do pomiaru ciśnienia u osób dorosłych, których obwód ramienia zawiera się pomiędzy 20 a 32 cm. W przypadku osób otyłych lub z rozbudowanym bicepsem, u których obwód ramienia jest większy niż 32 cm, należy zastosować większy mankiet — jeśli zmierzymy ciśnienie z użyciem standardowego mankietu u osoby z obwodem ramienia powyżej 32 cm, otrzymana wartość będzie zawyżona. Ale także zbyt duży mankiet może być przyczyną błędu.
Kolejną istotną cechą mankietu jest łatwość, z jaką da się go założyć na ramię. A to ważne w przypadku osób, które same dokonują pomiarów ciśnienia. Najczęściej stosowanym rozwiązaniem ułatwiającym samodzielne założenie mankietu jest specjalna metalowa klamra, tzw. pierścień D (D-ring), wokół którego mankiet jest na stałe przewinięty i zapięcie na rzep jedną ręką staje się dużo prostsze.
Mankiet standardowy służy do pomiaru ciśnienia u osób dorosłych, których obwód ramienia zawiera się pomiędzy 20 a 32 cm. W przypadku osób otyłych lub z rozbudowanym bicepsem, u których obwód ramienia jest większy niż 32 cm, należy zastosować większy mankiet — jeśli zmierzymy ciśnienie z użyciem standardowego mankietu u osoby z obwodem ramienia powyżej 32 cm, otrzymana wartość będzie zawyżona. Ale także zbyt duży mankiet może być przyczyną błędu.
Kolejną istotną cechą mankietu jest łatwość, z jaką da się go założyć na ramię. A to ważne w przypadku osób, które same dokonują pomiarów ciśnienia. Najczęściej stosowanym rozwiązaniem ułatwiającym samodzielne założenie mankietu jest specjalna metalowa klamra, tzw. pierścień D (D-ring), wokół którego mankiet jest na stałe przewinięty i zapięcie na rzep jedną ręką staje się dużo prostsze.
Jak prawidłowo mierzyć ciśnienie tętnicze?
PRZECZYTAJ KONIECZNIE: 
Pomiaru należy dokonywać w cichym i spokojnym pomieszczeniu. Powinniśmy też wyłączyć telewizor i inne urządzenia emitujące dźwięki — niektóre wiadomości, dźwięki mogą powodować niezamierzony wzrost ciśnienia. Osoba, która ma mieć mierzone ciśnienie, powinna przynajmniej przez 10 minut odpocząć. Nie zaleca się również w okresie pół godziny przed pomiarem picia mocnej kawy i herbaty, alkoholu oraz palenia papierosów.
Światowy Dzień Serca. Miej Serce dla Serca
Pacjent powinien siedzieć na krześle, wygodnie oparty, z odsłoniętymi ramionami, podpartymi w takiej pozycji, żeby mankiet był na wysokości serca. Mankiet powinien być założony około 2-3 cm powyżej zgięcia łokciowego ręki. Ramienia powyżej mankietu nie powinien uciskać podciągnięty do góry rękaw bluzki czy koszuli. Nie zakładamy też mankietu na rękaw, nawet z cienkiej tkaniny. Po założeniu mankietu nie należy zmieniać pozycji ręki ani poruszać dłonią. W trakcie pomiaru badany powinien być odprężony i nie może rozmawiać. Wskazane jest mierzenie ciśnienia stale o tych samych porach, zawsze na tym samym ramieniu. Pamiętajmy, że pierwszy w życiu pomiar powinien być wykonany na obydwu ramionach, następnie mierzymy na tym z wyższym ciśnieniem. Warto zauważyć ,że często występują różnice w wartościach ciśnień między ramionami i jest to normalne. Jeśli taka różnica jest większa niż 20 mmHg, trzeba udać się do lekarza na dokładniejszą diagnostykę Warto też ciśnieniomierz skalibrować przy najbliższej wizycie u lekarza, prosząc o pomiar aparatem manualnym, a następnie wykonując pomiar swoim aparatem automatycznym.
Magdalena Maria Bukowiecka
Konsultacja medyczna: dr nauk med. Beata Moczulska
Konsultacja medyczna: dr nauk med. Beata Moczulska









Komentarze (0) pokaż wszystkie komentarze w serwisie
Komentarze dostępne tylko dla zalogowanych użytkowników. Zaloguj się.
Zaloguj się lub wejdź przez