Profilaktyka prosto z modeli matematycznych
2021-11-08 18:06:47(ost. akt: 2021-11-09 08:19:20)
Od ponad półtora roku świat zmaga się z epidemią covid-19. Walka toczy się na różnych frontach: przeciwdziałanie rozprzestrzenianiu się, walka o zdrowie i życie zakażonych, poszukiwanie skutecznych szczepionek…
O przeciwdziałaniu skutkom społecznym i ekonomicznym już nie wspominając. Wszystkie te działania generują ogromne koszty. Niedofinansowana służba zdrowia już przed pandemią była w nienajlepszej kondycji. I chociaż w szczepionkach na covid-19 dopatrywano się wielkich nadziei na wygraną tej walki, niechęć znacznej części społeczeństwa może zburzyć i tak nikłą odporność zbiorową. A na kolejną falę również nie jesteśmy przygotowani. W tym całym zgiełku pandemicznym zapomnieliśmy, że oprócz nowego koronawirusa zagraża nam wiele innych chorób zakaźnych. I chociaż choroby takie jak gruźlica czy odra nie sieją ogólnej paniki, to są zdecydowanie bardziej śmiertelne i zakaźne niż koronawirus.
Po półtora roku skupiania się głównie na nowym zagrożeniu, stare choroby coraz wyraźniej zaczynają o sobie przypominać. Skierowanie głównego strumienia środków finansowych na walkę z pandemią spowodowało istotne ograniczenie finansowania profilaktyki — a często i leczenia — innych chorób zakaźnych.
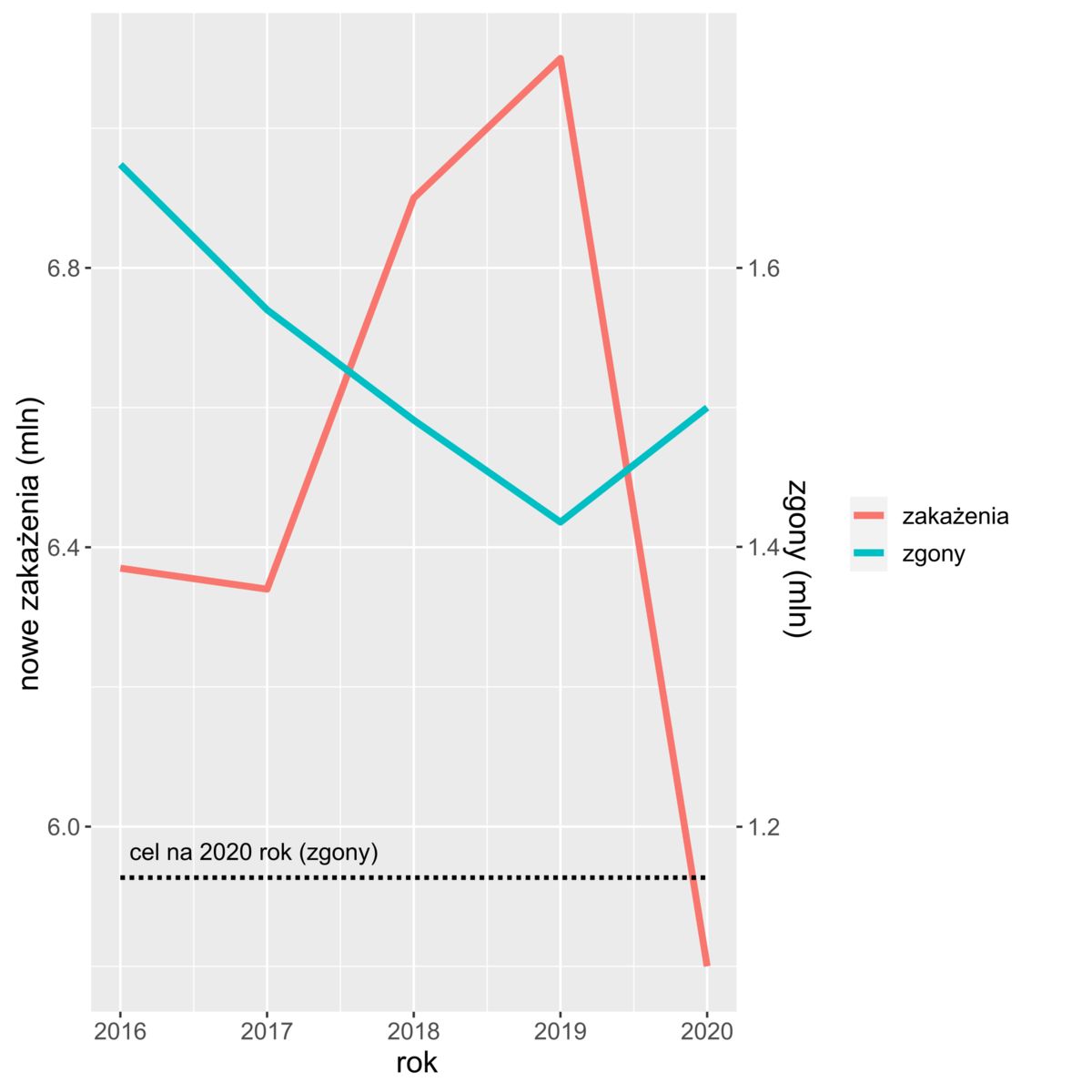
Jednym z filarów strategii Światowej Organizacji Zdrowia (WHO) walki z gruźlicą na świecie jest zmniejszenie do roku 2035 o 95 proc. liczby zgonów spowodowanych gruźlicą w porównaniu z rokiem 2015. Jednym z kamieni milowych ustalonych w ramach programu „świat wolny od gruźlicy” jest osiągnięcie spadku na poziomie 35 proc. do 2020 r. i 75 proc. do 2025 r. Pandemia sprawiła jednak, że globalne osiągnięcie tego celu jest praktycznie niemożliwe. Zgodnie z raportem WHO z 2021 roku, w 2020 roku, pierwszy raz od 2005 roku, zwiększyła się liczba zgonów spowodowanych gruźlicą, osiągając ponownie poziom z roku 2017 (powyżej 1,5 mln, rys. 1). Co więcej, w ujęciu globalnym, regionalnym i krajowym, w roku 2020 zdiagnozowano rekordowo mało nowych przypadków gruźlicy: 5,8 mln przypadków na świecie w porównaniu do 7,1 mln w roku 2019 (rys. 1). Niestety, nie oznacza to, że rozprzestrzenianie się gruźlicy spowolniło. Wręcz przeciwnie, WHO szacuje, że faktycznie nowych przypadków gruźlicy jest nawet o 4 mln więcej niż wynika z raportu. Winę za to ponosi m.in. drastyczne ograniczenie finansowania diagnostyki i profilaktyki.
Gruźlica jest bakteryjną chorobą zakaźną wywoływaną przez prątki gruźlicy. Gruźlica przede wszystkim przenosi się drogą kropelkową. Jeden aktywnie prątkujący może zakazić przeciętnie 10 kolejnych osób. Zakażenie prątkami gruźlicy nie musi od razu prowadzić do objawowej choroby — może ona pozostawać w fazie utajonej przez wiele lat. Gruźlica zazwyczaj zajmuje płuca, choć może rozprzestrzenić się również na inne narządy wewnętrzne. Nieleczona prowadzi do śmierci od kilku do nawet 50 proc. chorych. Chociaż gruźlica nazywana jest chorobą społeczną i dotyka przeważnie ludzi biednych, niedożywionych, żyjących w złych warunkach mieszkaniowych i sanitarnych, zakażenie może spotkać każdego. Stres i niezdrowy tryb życia są również czynnikami zwiększającymi ryzyko zakażenia. W Polsce w 2018 r. zaraportowano 5 487 przypadków gruźlicy oraz 519 zgonów. W 2018 r. w 30 krajach Unii Europejskiej i Europejskiego Obszaru Gospodarczego (bez Łotwy) stwierdzono 52 862 przypadki gruźlicy. Średnia zapadalność wyniosła 10,2 na 100 000 ludności (od 2,3 w Islandii do 62,5 na 100 000 ludności w Rumunii). W Polsce zapadalność w 2018 r. wyniosła 14,3 na 100 000 ludności (13,9 w 2019 r.) — co było znacząco powyżej średniej.
Warto podkreślić, że gruźlica nie jest jedyną chorobą zakaźną, która wciąż jest lub ponownie staje się problemem w Polsce. Według danych Narodowego Instytutu Zdrowia Publicznego PZH — Państwowego Instytutu Badawczego, w Polsce w 2019 r. na odrę zachorowały 1 492 osoby — ponad 4-krotnie więcej niż w 2018 r. (339 przypadków) i prawie 24-krotnie więcej niż w 2017 r. (63 przypadki). Według Europejskiego Centrum ds. Zapobiegania i Kontroli Chorób (ECDC), Polska jest w niechlubnej czołówce europejskiej pod względem zapadalności na odrę.
Niewątpliwie część odpowiedzialności za zwiększającą się liczbę zakażeń chorobami zakaźnymi należy przypisać środowiskom antyszczepionkowym. Siejąc dezinformację i teorie niemające potwierdzenia w badaniach naukowych powodują, że coraz więcej osób unika przyjmowania obowiązkowych szczepień. Zmniejszający się odsetek zaszczepionych prowadzi z kolei do utraty odporności zbiorowej i skutkuje coraz liczniejszymi ogniskami zakażeń.
Oczywiście niechęć do szczepień nie jest jedynym problemem w zwalczaniu chorób zakaźnych. W literaturze branżowej nie brakuje badań naukowych, które wprost wskazują na związek między spadkiem zapadalności na choroby zakaźne, a skuteczną profilaktyką. W przypadku wielu chorób zakaźnych wykrywanie choroby w społeczeństwie jest bierne. Bierne wykrywanie polega na diagnozowaniu pacjentów objawowych, u których podejrzewa się daną chorobę. Drugą formą jest wykrywanie aktywne. Dotyczy ono przede wszystkim osób w grupach ryzyka. Strategia WHO walki z gruźlicą opiera się m.in. właśnie na skutecznym wykrywaniu aktywnych zakażeń. Głównym problemem aktywnego wykrywania są koszty. Testowanie całego społeczeństwa w kierunki kilku chorób — czy chociażby jednej — jest niemożliwe do przeprowadzenia zarówno ze względów finansowych, jak i logistycznych. Przykładem jest chociażby testowanie w kierunku covid-19. Stąd, konieczne jest poszukiwanie rozwiązań, które pozwolą skupić się na odpowiednich grupach ryzyka. Grupę ryzyka z jednej strony stanowią osoby szczególnie narażone na zachorowanie, z drugiej strony — osoby, które wyjątkowo intensywnie przenoszą zakażenie na innych. Aktywne wykrywanie grup charakteryzujących się ponad przeciętną transmisją jest kluczowe z punktu widzenia skutecznej profilaktyki. Niestety, ale identyfikowanie takich grup nie jest zadaniem łatwym. W przypadku każdej choroby inne czynniki zwiększają ryzyko transmisji.
Od początku ubiegłego wieku z gruźlicą bezpośrednio wiązane jest ubóstwo. Wiele badań naukowych związanych ze społecznymi uwarunkowaniami rozprzestrzeniania się gruźlicy wiąże ją z bezdomnością. Szereg artykułów w naukowych periodykach jednoznacznie wskazuje, że bezdomność zwiększa ryzyko zachorowania na gruźlicę nawet 80-krotnie. Pytaniem otwartym było jednak, jak bezdomność wpływa na transmisję gruźlicy. Odpowiedzi na to pytanie udzielić może modelowanie matematyczne.
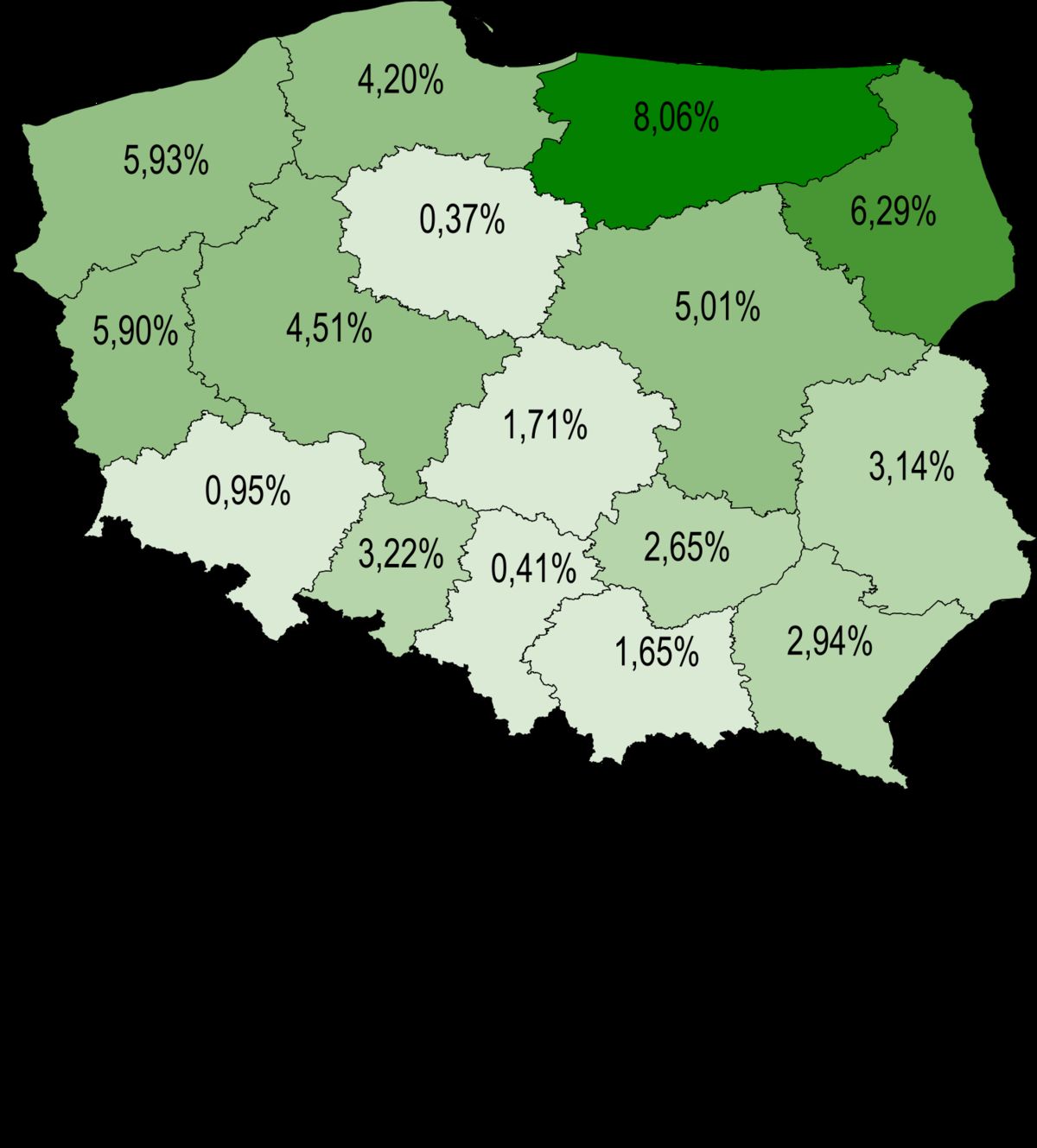
W województwie warmińsko-mazurskim w latach 2004, 2005, 2006 i 2011 przeprowadzone zostały cztery programy aktywnego wykrywania gruźlicy wśród ludzi bezdomnych. Przetestowano łącznie prawie tysiąc osób, z czego u ponad dwudziestu stwierdzono gruźlicę. W kolejnych latach zauważono, że stadek zapadalności na gruźlicę w województwie warmińsko-mazurskim był zdecydowanie wyższy, niż w innych województwach: między 2003 a 2012 rokiem, średni spadek zapadalności w Europie wyniósł 4 proc. rocznie, w Polsce natomiast 3 proc., a w województwie warmińsko-mazurskim aż 8 proc. (rys. 2). Pojawiła się więc hipoteza dotycząca możliwego wpływu aktywnego wykrywania gruźlicy wśród potencjalnej grupy ryzyka na spadek zapadalności w całej populacji.
„Aktywne wykrywanie gruźlicy wśród osób bezdomnych jako sposób na zmniejszenie zapadalności na gruźlicę płuc w populacji ogólnej” (ang. Active case finding among homeless people as a means of reducing the incidence of pulmonary tuberculosis in general population) — pod takim tytułem w 2016 r. opublikowana została praca matematyków i lekarzy m.in. z Uniwersytetu Warmińsko-Mazurskiego w Olsztynie w międzynarodowym czasopiśmie Advances in Experimental Medicine and Biology. Naukowcy opracowali matematyczny model rozprzestrzeniania się gruźlicy z uwzględnieniem wpływu aktywnego wykrywania wśród osób bezdomnych. Symulacje komputerowe, wykonane na danych rzeczywistych potwierdziły hipotezę, że ludzie bezdomni mogą bardziej intensywnie przenosić chorobę na innych. Badania pokazały, że odpowiednio ukierunkowana profilaktyka daje zdecydowanie lepsze rezultaty przy istotnie mniejszych kosztach. „Model pokazuje, że każdy zidentyfikowany i wyleczony przypadek w populacji bezdomnych zmniejsza liczbę nowych przypadków w populacji ogólnej o 3-4 w ciągu 1 roku i nawet o 20 w ciągu 5 lat” — możemy przeczytać w artykule. Innymi słowy, profilaktyka skupiona na właściwej grupie ryzyka pozwala na osiągnięcie istotnie lepszych rezultatów przy zdecydowanie niższych kosztach.
Analiza modeli matematycznych dynamiki chorób zakaźnych, a w szczególności kontroli ich rozprzestrzeniania się poprzez odpowiednio stosowaną profilaktykę w grupach ryzyka, prowadzona jest przez dr. inż. Mariusza Bodziocha z Katedry Informatyki Stosowanej i Modelowania Matematycznego Wydziału Matematyki i Informatyki Uniwersytetu Warmińsko-Mazurskiego w Olsztynie. Jego badania wskazują, że właściwe identyfikowanie grup ryzyka w kontekście transmisji infekcji jest niezbędne do opracowywania innowacyjnych podejść do problemu kontroli rozprzestrzeniania się chorób zakaźnych. Brak właściwie stosowanej profilaktyki może skutkować tym, że choroba w bardzo szybkim tempie ponownie odrodzi się i wieloletnie starania zostaną zaprzepaszczone.
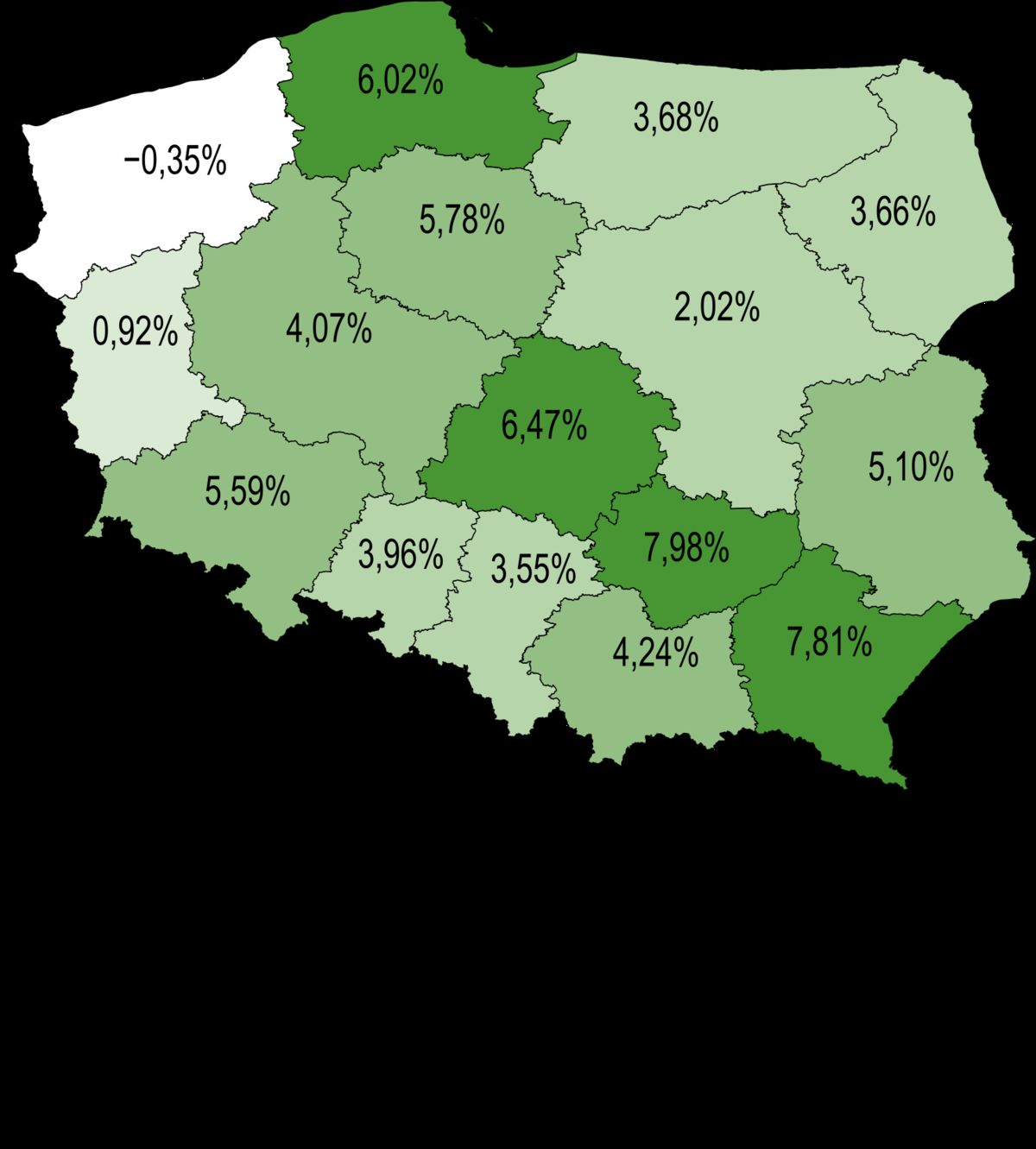
Bieżące dane o gruźlicy w województwie warmińsko-mazurskim zdają się potwierdzać te obawy. Profilaktyka z lat 2004-2011, niekontynuowana w kolejnych latach sprawiła, że obecnie średnioroczny spadek zapadalności w województwie jest zdecydowanie poniżej średniej krajowej (rys. 3).
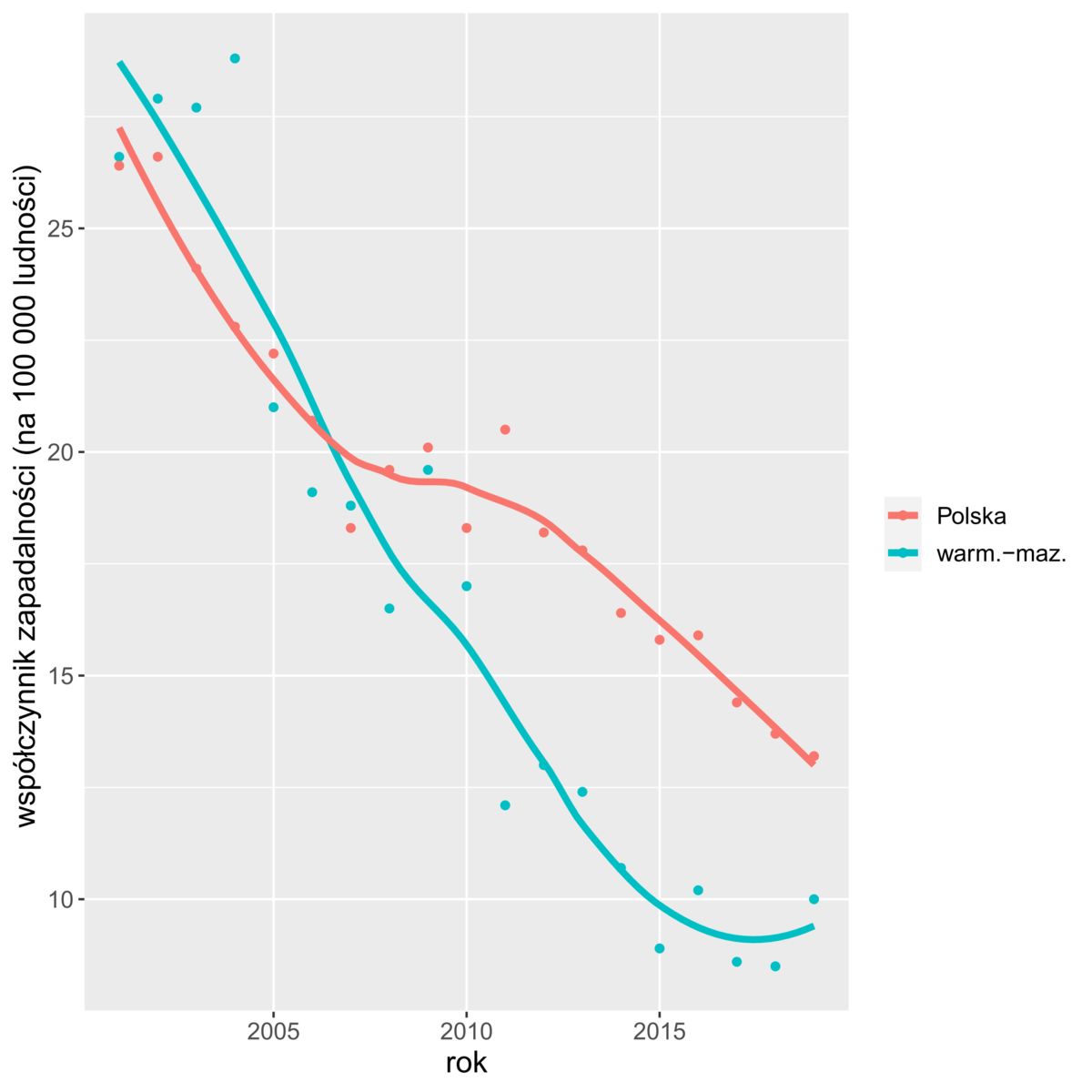
Dynamiczny spadek zapadalności w województwie warmińsko-mazurskim z lat 2004-2012, wyraźnie wyhamował w ostatnich latach, odstając od trendów krajowych (rys. 4). I chociaż zapadalność wciąż jest poniżej średniej krajowej, chwila nieuwagi może tę sytuację zmienić. W szczególności, że dane WHO za rok 2020 wskazują wprost, że pandemia covid-19 odbija się negatywnie na walce z innymi chorobami zakaźnymi.
W opublikowanym w ubiegłym miesiącu w czasopiśmie Polish Annals of Medicine artykule „Wpływ aktywnego wykrywania w populacjach wysokiego ryzyka na spadek zapadalności na gruźlicę” (ang. The impact of active case finding among high-risk populations on the decline of tuberculosis incidence) przeanalizowana została w oparciu o model dr. Bodziocha sytuacja epidemiczna gruźlicy w Brazylii. Przeprowadzone symulacje jednoznacznie wskazują, że odpowiednio zaplanowane wykrywanie aktywnych przypadków gruźlicy zmniejsza zapadalność, jednocześnie ograniczając koszty profilaktyki.
Środki na profilaktykę są zawsze niewystarczające. Z tym trudno polemizować. Należy korzystać więc z możliwości jakie daje modelowanie matematyczne i symulacje komputerowe, aby optymalizować strategie kontrolne. Przede wszystkim rządzący, ale i całe społeczeństwo, powinno wyciągnąć odpowiednie wnioski: brak profilaktyki to prosta droga do epidemii. Matematyka to pokazuje. Symulacje komputerowe również. Właściwie ukierunkowana profilaktyka jest nie tylko tańsza do przeprowadzenia, ale istotnie obniża późniejsze koszty leczenia. W końcu nie od dziś wiadomo, że lepiej zapobiegać, niż leczyć. Trzeba tylko o tym bez przerwy przypominać.
Magdalena Maria Bukowiecka
Magdalena Maria Bukowiecka










Komentarze (0) pokaż wszystkie komentarze w serwisie
Komentarze dostępne tylko dla zalogowanych użytkowników. Zaloguj się.
Zaloguj się lub wejdź przez