Czasem medycyna uczy nas pokory
2020-11-24 09:25:29(ost. akt: 2020-11-24 09:29:40)
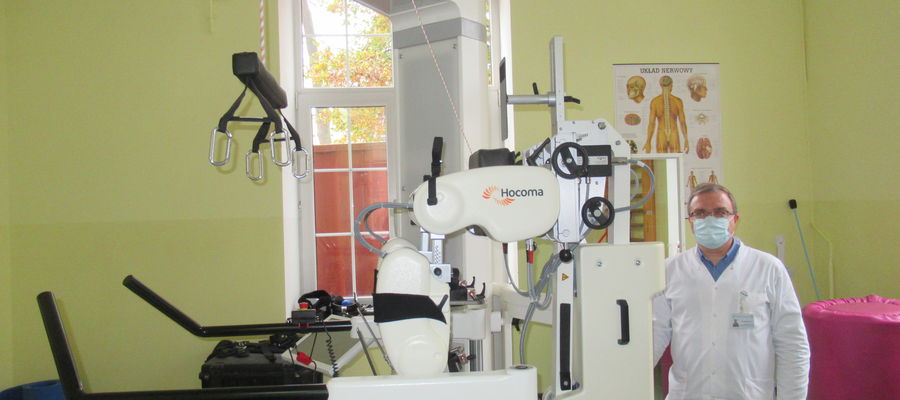
Neurorehabilitacja trwa długo, ale daje nadzieję nawet tym pacjentom, którzy zaraz np. po wypadku nie rokują zbyt obiecująco — mówi dr Piotr Siwik, specjalista rehabilitacji medycznej z Uniwersyteckiego Szpitala Klinicznego w Olsztynie.
— Co to jest neurorehabilitacja?
— Wiele zależy od tego, kto udziela odpowiedzi. Bo na przykład psycholog powie, że to oddziaływanie neuropsychologa na pacjenta, czyli terapia neuropsychologiczna. Powodem takiej bardzo ogólnej definicji jest być może fakt, że każdy specjalista zajmujący się pacjentem „neurologicznym” ma co innego do wniesienia. Czyli neurorehabilitacja jest pomocą bardzo kompleksową, wymagającą udziału naprawdę różnorakich specjalistów: lekarzy, fizjoterapeutów, neuropsychologów, neurologopedów, pielęgniarek, ortotyków. Wszystko po to, by poprawić sprawność pacjenta, który doznał uszkodzenia ośrodkowego układu nerwowego. A ponieważ to układ niezwykle bogaty, skomplikowany, kierujący w naszym organizmie wieloma złożonymi procesami — stąd i wielu specjalistów musi pomagać w przywracaniu mu zdrowia.
— Wiele zależy od tego, kto udziela odpowiedzi. Bo na przykład psycholog powie, że to oddziaływanie neuropsychologa na pacjenta, czyli terapia neuropsychologiczna. Powodem takiej bardzo ogólnej definicji jest być może fakt, że każdy specjalista zajmujący się pacjentem „neurologicznym” ma co innego do wniesienia. Czyli neurorehabilitacja jest pomocą bardzo kompleksową, wymagającą udziału naprawdę różnorakich specjalistów: lekarzy, fizjoterapeutów, neuropsychologów, neurologopedów, pielęgniarek, ortotyków. Wszystko po to, by poprawić sprawność pacjenta, który doznał uszkodzenia ośrodkowego układu nerwowego. A ponieważ to układ niezwykle bogaty, skomplikowany, kierujący w naszym organizmie wieloma złożonymi procesami — stąd i wielu specjalistów musi pomagać w przywracaniu mu zdrowia.
— Czy tacy pacjenci trafiają na pana oddział?
— Na naszym oddziale zajmujemy się pacjentami, których uszkodzenia są świeże, czyli krótko po incydencie mózgowym — urazie, krwotoku, udarze… Ale pamiętajmy, że neurorehabilitacja to proces długotrwały, przewidziany na przynajmniej kilka miesięcy. A zatem pacjent na naszym oddziale może spędzić kilka tygodni, czasem miesięcy, ale przy wypisie nie można powiedzieć, że jego rehabilitacja już się skończyła. Owszem, do pół roku ta rehabilitacja jest najbardziej efektywna, ale w ciągu dwóch lat też można powiedzieć, że będzie dość skuteczna. Natomiast w celu utrzymania sprawności rehabilitacja może trwać naprawdę bardzo długo.
— Na naszym oddziale zajmujemy się pacjentami, których uszkodzenia są świeże, czyli krótko po incydencie mózgowym — urazie, krwotoku, udarze… Ale pamiętajmy, że neurorehabilitacja to proces długotrwały, przewidziany na przynajmniej kilka miesięcy. A zatem pacjent na naszym oddziale może spędzić kilka tygodni, czasem miesięcy, ale przy wypisie nie można powiedzieć, że jego rehabilitacja już się skończyła. Owszem, do pół roku ta rehabilitacja jest najbardziej efektywna, ale w ciągu dwóch lat też można powiedzieć, że będzie dość skuteczna. Natomiast w celu utrzymania sprawności rehabilitacja może trwać naprawdę bardzo długo.
— A co to jest ta słynna plastyczność mózgu? Na czym polega i czym się objawia?
— Mózg, w przypadku utraty jakiegoś swojego fragmentu, czy to z powodu mechanicznego uszkodzenia, czy obumarcia— a co za tym idzie, także funkcji, jaką ten obszar pełnił — potrafi zaangażować do odtworzenia tej funkcji inne, dotychczas nieużywane neurony. W ostatnich latach jednak nauka naszą wiedzę o plastyczności mózgu nieco zweryfikowała. Dziś już wiemy, że te ośrodki przejmujące utracone funkcje — nie są jedynie określonym obszarem mózgu. Stanowią one raczej całą strukturę funkcjonalną, zależną od wielu ośrodków — innymi słowy, wielu różnych miejsc, połączonych w jedną sieć.
Z kolei ta sieć jest na tyle skomplikowana i dynamiczna, że przy uszkodzeniach jej kluczowym zadaniem nie jest nawet odbudowanie określonej struktury, a raczej wzmacnianie z jej pomocą dodatkowych połączeń, czyli synaps. W neurorehabilitacji właśnie na tym bazujemy.
Ćwiczenia nie wpływają tylko na mięśnie i stawy, ale muszą też wystarczająco intensywnie stymulować mózg w kierunku aktywnych przemian.
— Mózg, w przypadku utraty jakiegoś swojego fragmentu, czy to z powodu mechanicznego uszkodzenia, czy obumarcia— a co za tym idzie, także funkcji, jaką ten obszar pełnił — potrafi zaangażować do odtworzenia tej funkcji inne, dotychczas nieużywane neurony. W ostatnich latach jednak nauka naszą wiedzę o plastyczności mózgu nieco zweryfikowała. Dziś już wiemy, że te ośrodki przejmujące utracone funkcje — nie są jedynie określonym obszarem mózgu. Stanowią one raczej całą strukturę funkcjonalną, zależną od wielu ośrodków — innymi słowy, wielu różnych miejsc, połączonych w jedną sieć.
Z kolei ta sieć jest na tyle skomplikowana i dynamiczna, że przy uszkodzeniach jej kluczowym zadaniem nie jest nawet odbudowanie określonej struktury, a raczej wzmacnianie z jej pomocą dodatkowych połączeń, czyli synaps. W neurorehabilitacji właśnie na tym bazujemy.
Ćwiczenia nie wpływają tylko na mięśnie i stawy, ale muszą też wystarczająco intensywnie stymulować mózg w kierunku aktywnych przemian.
— I to mimo faktu, że utracony fragment mózgu już nam nie „odrośnie”.
— Tak, ale bywa, że niektóre uszkodzenia wokół tej utraconej struktury też wyglądają na nieodwracalne — a z czasem okazuje się, że po tygodniach, czasem po miesiącach, ta wcześniej zaburzona struktura jest w stanie odbudować swoje funkcje. I my, w czasie rehabilitacji, sterujemy właśnie procesem przebudowy funkcji. Sam miałem takie przypadki, że zaraz po urazie pacjent słyszał, że nic się nie da zrobić i że jest skazany na wózek do końca życia. A potem okazywało się, że pacjent w czasie — owszem, dość żmudnej rehabilitacji — ale jednak wracał do chodzenia, do innych czynności, do względnej samodzielności. Dlatego zawsze jestem bardzo ostrożny w ferowaniu wyroków. Miałem też pacjenta, który w czasie mojej pierwszej konsultacji nie rokował zbyt optymistycznie, potem była druga konsultacja i uznałem, że można mieć promyk nadziei. A potem się okazało, że po dwóch miesiącach pacjent odzyskał samodzielność i z naszej kliniki wyszedł na własnych nogach! Takie przypadki dają nadzieję, ale też nas, lekarzy bardzo uczą pokory. Stąd nawet do pacjenta z ciężkimi zaburzeniami świadomości lub komunikacji czy nawet do takiego w śpiączce, który zdaje się nie mieć świadomości, nic nie słyszeć bądź nie rozumieć — zawsze zwracam się bezpośrednio: witam się, używam imienia, opisuję wszystkie swoje czynności. Traktuję ją lub jego osobowo, bez czekania na to, że się obudzi czy zacznie w pełni rozumieć. Bo bywa, że taki pacjent świadomie rejestruje wszystko, co wokół niego się dzieje — tylko nie jest w stanie zareagować i odpowiedzieć. Myślę, że takim zachowaniem daję pacjentom nadzieję i motywuję do działania.
— Tak, ale bywa, że niektóre uszkodzenia wokół tej utraconej struktury też wyglądają na nieodwracalne — a z czasem okazuje się, że po tygodniach, czasem po miesiącach, ta wcześniej zaburzona struktura jest w stanie odbudować swoje funkcje. I my, w czasie rehabilitacji, sterujemy właśnie procesem przebudowy funkcji. Sam miałem takie przypadki, że zaraz po urazie pacjent słyszał, że nic się nie da zrobić i że jest skazany na wózek do końca życia. A potem okazywało się, że pacjent w czasie — owszem, dość żmudnej rehabilitacji — ale jednak wracał do chodzenia, do innych czynności, do względnej samodzielności. Dlatego zawsze jestem bardzo ostrożny w ferowaniu wyroków. Miałem też pacjenta, który w czasie mojej pierwszej konsultacji nie rokował zbyt optymistycznie, potem była druga konsultacja i uznałem, że można mieć promyk nadziei. A potem się okazało, że po dwóch miesiącach pacjent odzyskał samodzielność i z naszej kliniki wyszedł na własnych nogach! Takie przypadki dają nadzieję, ale też nas, lekarzy bardzo uczą pokory. Stąd nawet do pacjenta z ciężkimi zaburzeniami świadomości lub komunikacji czy nawet do takiego w śpiączce, który zdaje się nie mieć świadomości, nic nie słyszeć bądź nie rozumieć — zawsze zwracam się bezpośrednio: witam się, używam imienia, opisuję wszystkie swoje czynności. Traktuję ją lub jego osobowo, bez czekania na to, że się obudzi czy zacznie w pełni rozumieć. Bo bywa, że taki pacjent świadomie rejestruje wszystko, co wokół niego się dzieje — tylko nie jest w stanie zareagować i odpowiedzieć. Myślę, że takim zachowaniem daję pacjentom nadzieję i motywuję do działania.
— No a sprzęt? Bez tego też nie zawsze da radę, a jeśli nawet da — to będzie trudniej…
— Tak. To bardzo ciekawe, bo dla przykładu Lokomat to urządzenie od firmy Meden-Inmed, które pacjentom z uszkodzeniami mózgu i rdzenia kręgowego, także po udarach, służy do symulowania chodu — w tym sensie, że pacjent nigdzie nie idzie, sam z siebie w ogóle nie jest w stanie chodzić, ale Lokomat, a konkretnie te wszystkie siłowniki są w stanie odtworzyć chód najbardziej optymalny dla danego pacjenta. Programujemy odpowiednią szybkość, pacjenta wpinamy do specjalnej uprzęży, podwieszamy go — tym samym ciężar pacjenta przestaje być przeszkodą. A z drugiej strony pacjent jest na tyle blisko bieżni, że możliwe jest skoordynowanie jego ruchów z tą bieżnią, która mu nie ucieknie, nie przyspieszy go, ale też nie zahamuje. Lokomat pomaga pacjentom z całkowitym porażeniem lub niedowładem kończyn dolnych i pozwala im odtworzyć automatyzm chodu, co w toku rehabilitacji pozwala na powrót do samodzielnego ruchu, albo przynajmniej obniża napięcie mięśni nóg i zwiększa zakres ruchu w stawach. Generalnie zasada jest taka, że im więcej ruchu pacjent jest sam w stanie wykonać, tym Lokomat intuicyjnie bierze na wstrzymanie i sam „odpoczywa” tak, by pacjent wykorzystał maksimum swojej energii. Innymi słowy, Lokomat wspiera pacjenta tylko w tym, czego pacjent z powodu uszkodzeń sam nie jest w stanie wykonać. Lokomat też motywuje — nagradza aktywność, przez tzw. biofeedback. Informuje, że jest ok, dobrze sobie radzisz, więc możesz dać z siebie jeszcze trochę więcej!
— Tak. To bardzo ciekawe, bo dla przykładu Lokomat to urządzenie od firmy Meden-Inmed, które pacjentom z uszkodzeniami mózgu i rdzenia kręgowego, także po udarach, służy do symulowania chodu — w tym sensie, że pacjent nigdzie nie idzie, sam z siebie w ogóle nie jest w stanie chodzić, ale Lokomat, a konkretnie te wszystkie siłowniki są w stanie odtworzyć chód najbardziej optymalny dla danego pacjenta. Programujemy odpowiednią szybkość, pacjenta wpinamy do specjalnej uprzęży, podwieszamy go — tym samym ciężar pacjenta przestaje być przeszkodą. A z drugiej strony pacjent jest na tyle blisko bieżni, że możliwe jest skoordynowanie jego ruchów z tą bieżnią, która mu nie ucieknie, nie przyspieszy go, ale też nie zahamuje. Lokomat pomaga pacjentom z całkowitym porażeniem lub niedowładem kończyn dolnych i pozwala im odtworzyć automatyzm chodu, co w toku rehabilitacji pozwala na powrót do samodzielnego ruchu, albo przynajmniej obniża napięcie mięśni nóg i zwiększa zakres ruchu w stawach. Generalnie zasada jest taka, że im więcej ruchu pacjent jest sam w stanie wykonać, tym Lokomat intuicyjnie bierze na wstrzymanie i sam „odpoczywa” tak, by pacjent wykorzystał maksimum swojej energii. Innymi słowy, Lokomat wspiera pacjenta tylko w tym, czego pacjent z powodu uszkodzeń sam nie jest w stanie wykonać. Lokomat też motywuje — nagradza aktywność, przez tzw. biofeedback. Informuje, że jest ok, dobrze sobie radzisz, więc możesz dać z siebie jeszcze trochę więcej!
— A egzoszkielet?
— Egzoszkielet, kolejne urządzenie, które zakupiliśmy od firmy Meden-Inmed z Koszalina, działa całkiem podobnie. Też są siłowniki, które też odtwarzają automatyczny, naturalny chód. Z tym, że tu już mamy do czynienia z rzeczywistym przemieszczaniem się po płaszczyźnie. Egzoszkielet wspomaga proces wstawania i siadania, natomiast choćby z utrzymaniem równowagi pacjent musi radzić sobie samodzielnie. Tak samo jak z momentem rozpoczęcia ruchu. Musi mieć też wystarczająco sprawne ręce, by dostabilizować się — czasem starczą poręcze, a czasem potrzebny jest balkonik lub kule łokciowe. Przy egzoszkielecie pacjent ruchem swojego ciała wyzwala uruchomienie urządzenia, choć czasem musi w tym pomagać fizjoterapeuta. A zatem to urządzenie służy pacjentom ze sprawniejszymi rękoma, a jednocześnie jest formą reedukacji chodu. Nie uczymy pacjenta chodzenia w egzoszkielecie — my go na powrót uczymy samodzielnie chodzić bez egzoszkieletu.
— Egzoszkielet, kolejne urządzenie, które zakupiliśmy od firmy Meden-Inmed z Koszalina, działa całkiem podobnie. Też są siłowniki, które też odtwarzają automatyczny, naturalny chód. Z tym, że tu już mamy do czynienia z rzeczywistym przemieszczaniem się po płaszczyźnie. Egzoszkielet wspomaga proces wstawania i siadania, natomiast choćby z utrzymaniem równowagi pacjent musi radzić sobie samodzielnie. Tak samo jak z momentem rozpoczęcia ruchu. Musi mieć też wystarczająco sprawne ręce, by dostabilizować się — czasem starczą poręcze, a czasem potrzebny jest balkonik lub kule łokciowe. Przy egzoszkielecie pacjent ruchem swojego ciała wyzwala uruchomienie urządzenia, choć czasem musi w tym pomagać fizjoterapeuta. A zatem to urządzenie służy pacjentom ze sprawniejszymi rękoma, a jednocześnie jest formą reedukacji chodu. Nie uczymy pacjenta chodzenia w egzoszkielecie — my go na powrót uczymy samodzielnie chodzić bez egzoszkieletu.
— Czy każdy pacjent ma szansę na taką reedukację?
— Pacjent z porażeniem kończyn dolnych, po całkowitym uszkodzeniu rdzenia kręgowego nie. Natomiast z psychologicznego i fizjologicznego punktu widzenia egzoszkielet, w którym pacjent jest w stanie przemieścić się z miejsca A do miejsca B w pozycji pionowej — na pewno daje większą motywację i poprawia stan fizyczny kończyn dolnych. Nie jest to chodzenie łatwe, wymaga na pewno większego wysiłku fizycznego, stąd być może egzoszkielet chętniej stosowany jest wśród ludzi młodych. Ale wspiera też pacjentów po amputacji, z uszkodzeniami nerwów obwodowych i w konsekwencji z niedowładami czy ze stwardnieniem rozsianym.
— I tak wróciliśmy do psychologii…
— Pacjent z porażeniem kończyn dolnych, po całkowitym uszkodzeniu rdzenia kręgowego nie. Natomiast z psychologicznego i fizjologicznego punktu widzenia egzoszkielet, w którym pacjent jest w stanie przemieścić się z miejsca A do miejsca B w pozycji pionowej — na pewno daje większą motywację i poprawia stan fizyczny kończyn dolnych. Nie jest to chodzenie łatwe, wymaga na pewno większego wysiłku fizycznego, stąd być może egzoszkielet chętniej stosowany jest wśród ludzi młodych. Ale wspiera też pacjentów po amputacji, z uszkodzeniami nerwów obwodowych i w konsekwencji z niedowładami czy ze stwardnieniem rozsianym.
— I tak wróciliśmy do psychologii…
Magdalena Maria Bukowiecka